Il rapporto sottolinea, inoltre, una forte carenza di assistenti alle cure, in primis i cosiddetti OSS (Operatori Socio Sanitari), che operano sia in contesto residenziale che domiciliare. Per queste figure l’Italia, se si esclude l’esercito di badanti (non professionali) costituito, tra regolari e irregolari, da circa 880.000 persone, conta solo 86,4 assistenti per 1.000 abitanti over 75, contro i 114,6 della Spagna, i 175,8 della Francia e i 211,1 del Regno Unito.
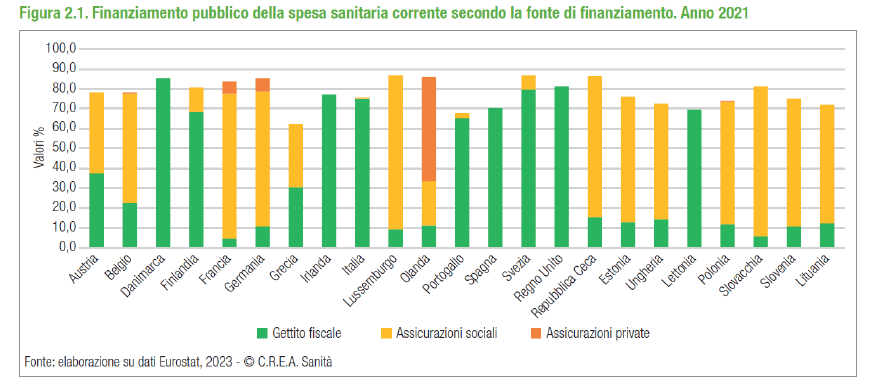
Un quadro, quello emerso dall’ultimo rapporto C.R.E.A., che mette in risalto forti criticità e seri interrogativi sul futuro del SSN, istituito nell’ormai lontano 1978 e diventato oggi qualcosa di molto diverso da com’era stato immaginato in origine. A minacciare la sua sostenibilità e la sua stabilità ci sono anche le profonde differenze regionali – cristallizzate e accresciutesi da quando la competenza sanitaria è stata delegata alle Regioni – e appunto la carenza di personale, che è sempre più disaffezionato al settore o scappa in Paesi con opportunità migliori.
Diverse le proposte e le riflessioni in merito presentate durante il dibattito al CNEL. Tra gli altri Achille Iachino, a capo della Direzione generale dei dispositivi medici e del servizio farmaceutico del ministero della Salute, ha dichiarato sarebbe opportuno “riesumare l’idea del Piano Sanitario Nazionale, ossia quel documento programmatico che mette al centro l’operato del SSN, che controlla e vigila su tutto dall’alto, ma non in maniera autoritaria, per concordare innanzitutto principi di equità distributiva e stabilire modelli di governance e di performance delle Regioni”.
Photo credits: ilparagone.it